
敢为人先
玉医胃肠外科MDT团队完成玉溪市首例腹腔镜直肠癌肝转移
同期切除术+复杂直肠侧方淋巴结清扫术
近年来,结直肠癌的发病率逐年上升,因为结直肠癌患者早期无特异性症状,很多患者发现结直肠癌时往往时机偏晚,且直肠癌经常并存盆腔直肠侧方淋巴结转移,甚至肝肺转移,手术无法达到R0切除(完整切除肿瘤,且无肿瘤残余)。针对此类患者,中国临床肿瘤学会(CSCO)结直肠癌治疗指南,I级推荐:先行新辅助放化疗+靶向治疗,转化成功后,再行同期原发灶和转移灶切除。经过术前新辅助放化疗后使肿瘤退缩,肿瘤可一次性同时被切除,给患者带来新的生存希望。
近日,我院胃肠外科胃肠肿瘤MDT团队成功为一位直肠癌合并侧方淋巴结转移、直肠癌并肝转移患者完成腹腔镜下直肠癌根治术+直肠侧方淋巴结清扫+腹腔镜肝转移灶切除术。
术前准备
患者为一名68岁男性,2022年8月在我院行磁共振检查发现直肠癌并盆腔多发淋巴结转移、肝多发转移,当时由于肿瘤较大,无手术R0根治条件。我院胃肠外科联合肿瘤中心、肝胆外科、影像部CT磁共振室、心内科、麻醉科等科室共同组成胃肠肿瘤MDT团队,同时与广州中山大学肿瘤防治中心陈功教授团队进行远程会诊及病例讨论,MDT团队为患者制定了最佳的诊疗方案。患者在我院肿瘤中心进行了9次化疗+靶向治疗,治疗4个月后,转化治疗成功,原发灶和转移灶均为可R0切除性,有手术根治机会。
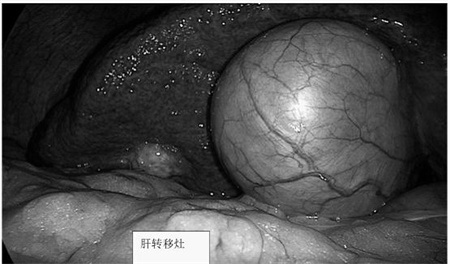
我院胃肠外科与广州陈功教授团队进行远程会诊,结合磁共振检查,经术前新辅助化疗及靶向治疗后,患者直肠肿瘤及盆腔淋巴结较前明显缩小(由7cm减小为3cm),未侵犯盆腔重要脏器及血管,直肠肿瘤及侧方淋巴结可以根治性切除。肝转移灶单一且较前缩小(肝脏V段),可以手术R0切除。因此,该患者目前诊断为:可切除的同时性直肠癌合并肝转移。
MDT团队制定方案并行手术
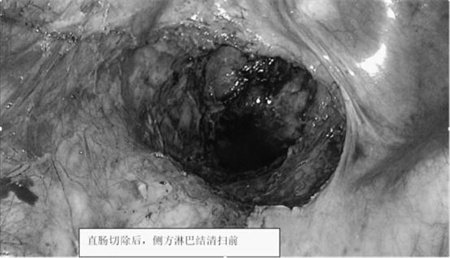
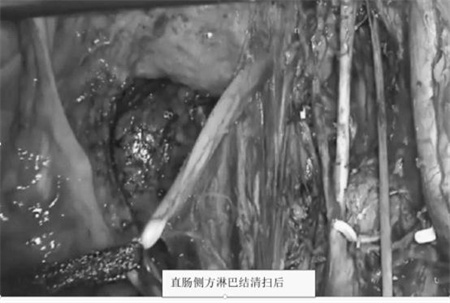
经胃肠肿瘤MDT团队评估,为患者制定手术方案:腹腔镜下直肠癌根治术+直肠侧方淋巴结清扫术+腹腔镜肝转移灶切除术。同时一次手术切除直肠癌、直肠侧方淋巴结和肝脏转移肿瘤。在胃肠肿瘤MDT团队的精心安排下,2023年1月为患者进行手术。由于盆腔解剖复杂,神经血管较多,盆腔淋巴结清扫手术难度较大,累及器官复杂,根治性手术需切除受累的脏器及组织,对手术医生的要求极高。为确保能够一次性完成肿瘤切除,且给予患者最佳的预后,MDT各学科专家在术前再次进行了一场细致化讨论,并制定详细的手术流程,包括手术入路、分离技巧、可能的脏器切除与修补重建。
手术当天,我院胃肠外科联合广州中山医院陈功教授、张耀军教授、我院肿瘤中心、肝胆外科、影像部CT磁共振室、心内科、麻醉科,在多位医生专家的密切配合下,为患者行“直肠癌+侧方淋巴结清扫术”及“肝脏切除术”。手术过程有条不紊、步步为营,历时8个多小时,一次手术,同时解决多处肿瘤,术后患者恢复情况良好,已转入普通病房。

结直肠癌肝转移知识扩展
肝脏是结直肠癌向远处转移的最主要的器官,约有15%-25%结直肠癌患者在确诊时即合并肝转移(同时性肝转移),而另有15%-25%患者在结直肠癌原发灶根治术后可发生肝转移(异时性肝转移)。肝转移也是结直肠癌患者最主要的死亡原因,未经治疗的肝转移患者的生存时间仅半年左右,无法切除的患者5年生存率低于5%;而肝转移灶完全切除的患者,生存时间可延长到35个月左右,5年生存率提升到30%-57%。由于治疗理念、化疗药物、靶向治疗和手术技术的进步,部分最初肝转移瘤无法切除的患者,经过治疗后,可以转化为可以切除的状态,从而大大延长生存时间。可切除的结直肠癌同时性肝转移的手术可以采用一次手术完成两处病灶的切除(同期切除),或分两次手术完成(分期切除,即先切除结直肠原发肿瘤,4-6周后切除肝转移瘤,或先切除肝转移瘤,再切除结直肠原发肿瘤)。同期切除的优势为:减少患者手术的痛苦;可避免肝转移灶的进一步发展而失去手术机会;降低住院时间和住院费用,可更早地进行化疗。但同期切除的手术风险相对更高。近年来,由于腹腔镜手术技术的进步,采用微创的方法同时切除两处肿瘤,可避免过大的切口和减少过度的创伤,患者可以快速康复。
通讯员:钱飞
编辑:夏焱南